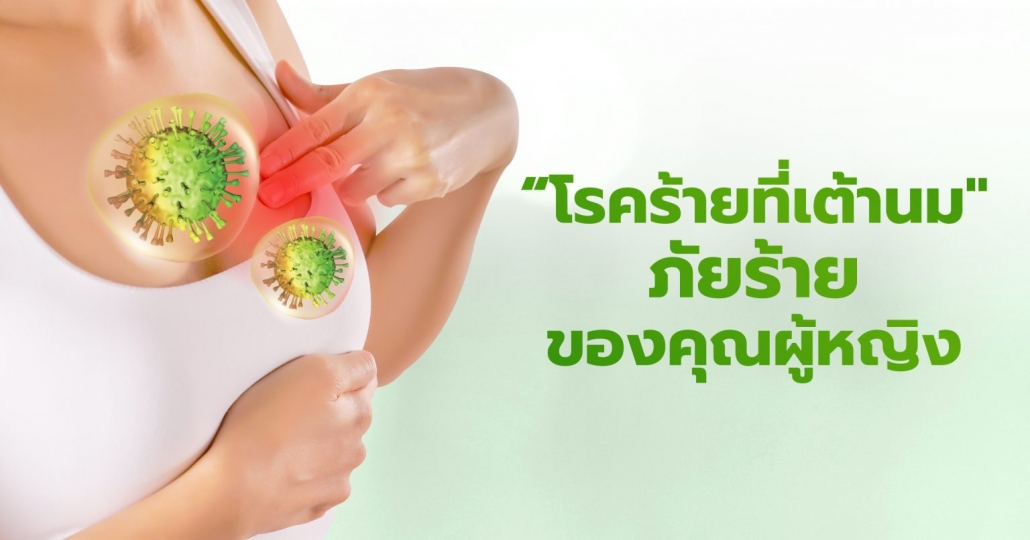
“มะเร็งเต้านม” ภัยร้ายของคุณผู้หญิง
มะเร็งเต้านม เป็นโรคมะเร็งที่พบบ่อย เป็นอันดับ 2 ในหญิงไทย! รองจากมะเร็งปากมดลูก และเป็นสาเหตุการเสียชีวิตที่สำคัญ อัตราการเป็นมะเร็งเต้านม พบมากขึ้นเรื่อยๆประมาณว่า 1 ใน 10 ของผู้หญิงมีโอกาสที่จะเป็นมะเร็งเต้านมในช่วงหนึ่งของชีวิต ดังนั้นจึงมีการตื่นตัวในการตรวจหาและรักษาปัญหาก้อนที่เต้านมเพื่อให้ ได้การวินิจฉัยมะเร็งของเต้านมในระยะแรก และรักษาก่อนที่จะมีการแพร่กระจายของโรคออกไป เพื่อให้ได้ผลการรักษาที่ดีขึ้น ได้มีการพัฒนาวิธีการตรวจห้องปฏิบัติการรวมทั้งมีเครื่องมือต่างๆ ในการตรวจพิเศษ ประกอบกับมีความเข้าใจในด้านพยาธิสภาพเพิ่มขึ้น ทำให้แนวทางในการดูแลรักษาปัญหาของเต้านมในปัจจุบันมีการเปลี่ยนแปลงไปพอ สมควร
ไม่มีใครสามารถบอกถึงสาเหตุที่แน่นอนว่า อะไรทำให้เซลล์ของเนื้อเยื่อเต้านมแบ่งตัวเพี้ยนไปจนเกิดเปลี่ยนเป็นโรค มะเร็ง แม้แต่แพทย์ผู้เชี่ยวชาญก็ยังไม่สามารถอธิบายได้ว่าทำไมสตรีรายหนึ่งจึงเป็น มะเร็งเต้านม ในขณะที่สตรีอีกรายที่มีพฤติกรรมการใช้ชีวิตคล้ายๆ กัน จึงไม่เป็นโรคร้ายนี้ แต่ที่บอกได้แน่ๆ คือ โรคมะเร็งชนิดนี้ไม่ใช่โรคติดต่อ ไม่มีใครติดโรคมะเร็งเต้านมจากใคร ส่วนการกระแทก การชอกช้ำและการสัมผัสที่เต้านมบ่อยๆ นั้น ไม่ใช่สาเหตุของการเกิดโรคมะเร็งเต้านมอย่างแน่นอน

ปัจจัยเสี่ยงของมะเร็งเต้านม
ข้อมูลทางการแพทย์เพียงสนับสนุนให้เราทราบ ว่าอะไรเป็นปัจจัยเสี่ยงที่ทำให้สตรีรายหนึ่งมีโอกาสเพิ่มขึ้นที่จะเป็นโรค มะเร็งเต้านมเท่านั้น
1. อายุหลังเข้าสู่วัยหมดประจำเดือนหรือวัยทอง (Menopause) ยิ่งอายุเพิ่มขึ้นโอกาสเป็นโรคก็สูงขึ้นตามไปด้วย ส่วนมากจะเป็นกันช่วงอายุ 60 ปีขึ้นไป แต่ระยะหลังดูเหมือนอายุเฉลี่ยที่พบโรคนี้จะลดลงต่ำกว่า 60 ปี
- ประวัติเคยเป็นโรคมะเร็งเต้านมข้างหนึ่ง มีโอกาสสูงขึ้นที่จะตรวจพบโรคมะเร็งได้ที่เต้านมอีกข้างหนึ่งในเวลาต่อมา
- ประวัติโรคมะเร็งเต้านมในญาติสายตรง (มารดา, พี่สาวน้องสาวหรือลูกสาว)
- เคยตรวจพบการเปลี่ยนแปลงของเนื้อเยื่อเต้านมบางชนิดมาก่อนจากการตัดชิ้น เนื้อไปตรวจในอดีต แม้ครั้งนั้นจะยังไม่ใช่โรคมะเร็งก็ตาม เช่น เนื้อเยื่อชนิด Atypical hyperplasia, ชนิด Lobular carcinoma in situ เป็นต้น
- ความผิดปกติทางพันธุกรรมบางตัว การเปลี่ยนแปลงของยีนจำเพาะบางชนิด เช่น BRCA 1, BRCA 2 เป็นต้น
ปัจจุบันเชื่อว่ามีความผิดปกติของยีนอย่าง น้อย 4-5 ชนิด ที่เป็นสาเหตุของมะเร็งเต้านมได้และรวมถึงมะเร็งรังไข่ด้วย ที่สำคัญที่สุด คือ ยีนมะเร็งเต้านมที่เรียกว่า BRCA1 และ BRCA2 โดยพบว่ามะเร็งเต้านมประมาณร้อยละ 5-10 เกิดจากการกลายพันธุ์ของยีน BRCA1 และความถี่นี้จะเพิ่มขึ้นจากร้อยละ 5-10 เป็นร้อยละ 25 ในสตรีที่ได้รับการวินิจฉัยก่อนวัย 30 ปี ยีน 2 ชนิดดังกล่าว จัดอยู่ในกลุ่มของ Tumer Suppressor Gene หมายความว่า ยีนทั้ง 2 ชนิดนี้ ถ้าปกติดีจะผลิตโปรตีนที่ทำหน้าที่ควบคุมเซลล์เป้าหมาย ในที่นี้หมายถึงต่อมและท่อน้ำนม เซลล์ของรังไข่ ให้มีการแบ่งตัวอย่างปกติ คือยับยั้งไม่ให้แบ่งตัวมากเกินไปจนกลายเป็นเนื้องอก แต่ถ้ายีน 2 ชนิดนี้ เกิดการกลายพันธุ์ ยีนทั้ง 2 ก็จะเสียสภาพไม่สามารถผลิตโปรตีนซึ่งทำหน้าที่ควบคุมเซลล์เป้าหมาย เซลล์เป้าหมายก็จะแบ่งตัวผิดปกติเกิดเป็นโรคมะเร็งขึ้น
ทั้งมะเร็งเต้านมและมะเร็งรังไข่ที่เกิดจาก พันธุกรรม มีการเปลี่ยนแปลงของยีนตัวเดียวกัน คือ BRCA1 โดยบรรดาครอบครัวที่มีสมาชิกเป็นมะเร็งเต้านมและหรือมะเร็งรังไข่นั้น จะมีการกลายพันธุ์ของยีน BRCA1 เกิดขึ้นประมาณร้อยละ 45 ของสมาชิกในครอบครัว ที่มีผู้ป่วยมะเร็งเต้านมและมากถึงร้อยละ 90 ของสมาชิกในครอบครัวที่มีทั้งผู้ป่วยมะเร็งเต้านมและมะเร็งรังไข่
นอกจากนี้ยังพบว่า ภายในครอบครัวที่มีการถ่ายทอดเฉพาะมะเร็งเต้านมอย่างเดียว ถ้าหากสมาชิกในครอบครัวที่เป็นมะเร็งส่วนใหญ่อายุน้อยกว่า 45 ปี ความถี่ในการกลายพันธุ์ของยีน BRCA1 จะเพิ่มขึ้นจากร้อยละ 45 เป็นร้อยละ 70 ซึ่งสตรีที่มีการกลายพันธุ์ของยีน BRCA1 นี้จะมีโอกาสเป็นโรคมะเร็งเต้านมในช่วงใดช่วงหนึ่งของอายุขัยได้มากถึงร้อย ละ 85 และมีโอกาสเป็นมะเร็งที่รังไข่ได้ ประมาณร้อยละ 40-60 อีกด้วย
BRCA2 เป็นยีนที่สัมพันธ์กับมะเร็งเต้านมชนิดที่สองที่แยกได้ในเวลาใกล้เคียงกับ BRCA1 โดยจะพบการกลายพันธุ์ของยีน BRCA2 ในครอบครัวมะเร็งเต้านมที่ไม่เกิดการกลายพันธุ์ ของยีน BRCA1 - ประวัติทางนรีเวชที่บ่งชี้แนวโน้ม เช่น การมีบุตรคนแรกเมื่ออายุมากหรือไม่เคยมีบุตรเลย, เริ่มมีประจำเดือนครั้งแรกอายุน้อยๆ (เช่น น้อยกว่า 12 ปี), หมดประจำเดือนช้าหลังอายุ 55 ปี, และการใช้ฮอร์โมนทดแทนในสตรีวัยทองโดยเฉพาะฮอร์โมนชนิดรวม (Estrogen and progestin) ส่วนประวัติการแท้งบุตรไม่พบว่ามีความสัมพันธ์กับการเกิดโรคนี้
- สตรีกลุ่มชนผิวขาวมีโอกาสพบโรคมะเร็งเต้านมได้บ่อยกว่าสตรีเชื้อชาติอื่น
- ประวัติการได้รับรังสีรักษาบริเวณหน้าอกเมื่ออายุน้อย เช่น ใช้เพื่อการรักษาโรคมะเร็งต่อมน้ำเหลืองบางชนิด
- ประวัติการได้รับยาฮอร์โมนกันแท้ง Diethylstilbestrol (DES) ซึ่งเคยเป็นที่นิยมใช้ในสตรีตั้งครรภ์ยุคก่อน ค.ศ. 1970
- การตรวจพบเนื้อเต้านมที่มีความหนาแน่นหรือมีการสะสมไขมันเยอะจากการตรวจแมมโมแกรม (Mammogram) อาจพบโรคมะเร็งเต้านมได้บ่อยขึ้น
- ภาวะโรคอ้วนลงพุง น้ำหนักเกิน ในสตรีวัยหมดประจำเดือน
- การขาดการออกกำลังกายหรือการใช้ชีวิตที่ออกแนวเฉื่อยชา ทำให้มีโอกาสเป็นโรคอ้วนและน้ำหนักเกินได้ง่าย
- การดื่มเครื่องดื่มที่มีแอลกอฮอล์ ยิ่งดื่มมากพบว่ามีโอกาสสูงขึ้นที่จะเป็นมะเร็งเต้านม
พึงตระหนักอยู่เสมอว่าการหลีกเลี่ยงจาก ปัจจัยเสี่ยงที่พอจะเลี่ยงได้จะช่วยลดความเสี่ยงต่อการเกิดโรคมะเร็งเต้านม อย่างไรก็ดี สตรีส่วนใหญ่แม้มีปัจจัยเสี่ยงก็ไม่ได้หมายความว่าจะเป็นโรคมะเร็ง ในขณะที่มีสตรีที่เป็นมะเร็งเต้านมหลายรายไม่พบมีปัจจัยเสี่ยงเหล่านี้เลย แม้แต่ข้อเดียว
อาการของมะเร็งเต้านม
สตรีที่เป็นโรคมะเร็งเต้านมอาจมีอาการที่น่าสงสัยเหล่านี้
• รู้สึกความเปลี่ยนแปลง เช่น มีก้อนหรือความหนาตัวของเนื้อเต้านมหรือบริเวณใต้รักแร้ บางครั้งอาจมีอาการเจ็บบริเวณหัวนม (Nipple)
• เห็นความเปลี่ยนแปลง เช่น ขนาดหรือลักษณะภายนอกของเต้านมเปลี่ยนไป, หัวนมมีการยุบหรือบุ๋มลงไปคล้ายโดนดึงรั้ง, ผิวหนังบริเวณใดบริเวณหนึ่งมีรอยย่นยับ บวมแดง หรือบุ๋มดูคล้ายผิวส้ม
• มีของเหลวไหลออกมาจากหัวนม
• มีต่อมน้ำเหลืองบริเวณรักแร้โต
ระยะของมะเร็งเต้านม
เมื่อได้รับการตรวจ และ/หรือ ร่วมกับการผ่าตัดแล้ว แพทย์จะระบุระยะของโรคจากขนาดของก้อนเนื้อ การกระจายของโรคไปที่อวัยวะอื่นและต่อมน้ำเหลืองบริเวณใกล้เคียงโดยเฉพาะ บริเวณรักแร้ การทราบระยะของโรคมีความสำคัญในการวางแผนการรักษาและการพยากรณ์โรค
ลักษณะการกระจายและสถานที่ตั้ง อาจแบ่งมะเร็งเต้านมออกเป็น 2 ลักษณะคือ
1. มะเร็งเริ่มเป็น (EARLY)
ระยะนี้พบบ่อยที่สุด โดยเซลล์มะเร็งจะเริ่มต้นที่เยื่อบุท่อน้ำนม ท่อน้ำนมนี้เชื่อมต่อระหว่างต่อมน้ำนมกับหัวนม มะเร็งประเภทที่พบบ่อยรองลงมา คือ ชนิดที่เกิดกับเนื้อต่อมสร้างน้ำนม ซึ่งประกอบด้วยเซลล์ผลิตน้ำนม ที่มาเรียงต่อเป็นกลีบเล็กกลีบน้อย มะเร็งที่ตรวจพบได้ตั้งแต่ยังเริ่มเป็นอยู่ภายในท่อน้ำนม จะมีโอกาสหายขาดได้มากกว่า 95% ที่ ไม่ 100% เพราะว่า แม้จะผ่าตัดก้อนมะเร็งออกไปแล้ว ยังอาจมีโอกาสที่เซลล์มะเร็งได้ลุกลามไปที่อื่นแล้ว จุดอ่อนขณะนี้คือ ยังไม่สามารถพยากรณ์ ได้ว่า มะเร็งรายใดจะลุกลามและรายใดจะคงเป็นเฉพาะในเต้านม อย่างไรก็ตาม แม้จะวินิจฉัยมะเร็งได้เนิ่นๆ แต่มะเร็งยังอาจเกิดได้ในอนาคต
- มะเร็งชนิดรุกราน (NVASIVE)
มะเร็งชนิดนี้จะลุกลามไปนอกกลีบ หรือเนื้อต่อมน้ำนมสู่เนื้อเต้านมทั่วไป การคลำก้อนแข็งที่เต้านมได้ มักจะเป็นอาการแสดงของมะเร็งชนิดรุกราน มะเร็งเต้านมส่วนใหญ่จะปรากฏอยู่หลายปี กว่าจะคลำก้อนได้มะเร็ง โรคมะเร็งรุกรานบางราย จะคงอยู่ในเต้านมในขณะที่บางราย ลุกลามไปที่ต่อมน้ำเหลือง - มะเร็งชนิดลุกลาม (METASTATIC)
คำนี้ใช้อธิบายมะเร็งที่ได้ลุกลามไปยังส่วนอื่นๆ ของร่างกาย รวมทั้งต่อมน้ำเหลือง กระดูก ปอด ตับ และสมอง
การตรวจคัดกรองมะเร็งเต้านม
การตรวจคัดกรองเป็นประจำช่วยให้แพทย์สามารถ พบโรคมะเร็งเต้านมได้ตั้งแต่เพิ่งเริ่มเป็นสามารถรักษาโรคได้เนิ่นๆ ตั้งแต่ระยะเริ่มต้นช่วยเพิ่มโอกาสการรักษาโรคให้หายขาดได้สูงขึ้นมาก
การตรวจคัดกรองมะเร็งเต้านมที่แนะนำได้แก่
1. การตรวจเต้านมด้วยตนเอง
ควรทำการตรวจเต้านมเพื่อหาความเปลี่ยนแปลงที่น่าสงสัยด้วยตัวเองทุกเดือน การ เปลี่ยนแปลงที่รู้สึกได้นั้นอาจเกิดจากอิทธิพลของระดับฮอร์โมนเพศในช่วง ต่างๆ ของชีวิต เช่น ระหว่างรอบประจำเดือน ขณะตั้งครรภ์ วัยทอง การใช้ฮอร์โมนทดแทน ยาคุมกำเนิด หรือแม้แต่สมุนไพร ยาพื้นบ้านต่างๆ หาก ตรวจด้วยตัวเองสงสัยหรือไม่แน่ใจว่ามีก้อนหรือไม่ ควรรีบปรึกษาแพทย์เพื่อช่วยวินิจฉัยต่อไป การตรวจเต้านม ควรจะต้องตรวจทั้งท่านั่งและท่านอนหงาย เพื่อตรวจหาความผิดปกติต่างๆ ของเต้านม หัวนม และท่อน้ำนม ว่าเป็นอย่างไร ในด้านของขนาด (size) รูปร่าง (contour) ลักษณะของก้อน (texture) การกดเจ็บ (tenderness) และตำแหน่ง (position) ของก้อนนั้นๆ เป็นต้น
- การตรวจแมมโมแกรม ช่วยตรวจค้นหาก้อนบริเวณเต้านมที่มีขนาดเล็กจนอาจคลำไม่พบ เมื่อแพทย์สงสัยรอยโรคผิดปกติจากการตรวจ อาจจำเป็นต้องตัดชิ้นเนื้อบริเวณที่สงสัยส่งพิสูจน์ทางพยาธิวิทยาเพิ่มเติม เพื่อยืนยัน และรีบทำการรักษา แนะนำให้ตรวจแมมโมแกรมในสตรีต่อไปนี้
• อายุตั้งแต่ 40 ปีขึ้นไป ควรตรวจแมมโมแกรมทุก 1-2 ปี เนื่องจากอุบัติการณ์ของมะเร็งในคนอายุน้อยกว่า 40 ปีนั้น มีเพียง 4-5% เท่านั้น และในผู้ป่วยอายุน้อยจะมีเนื้อเยื่อของเต้านมหนา (dense breast tissue) ทำให้แปลผลได้ยาก
• กลุ่มอายุน้อยกว่า 40 ปีที่มีปัจจัยเสี่ยง ควรปรึกษาแพทย์ถึงเวลาที่ควรเริ่มตรวจครั้งแรกและความถี่ของการตรวจแมมโมแกรม
ลักษณะที่ปรากฏจากแมมโมแกรม อาจจะช่วยบอกถึงพยาธิสภาพของโรคได้ อาทิ
• ถ้าพบว่ามีก้อนเดียวโตกว่า 1 ซม. มีลักษณะกลมขอบเรียบและเห็นขอบชัดเจนทั้งหมด จะมีโอกาสเป็นมะเร็งต่ำประมาณ 2%
• ก้อนที่ค่อนข้างเรียบแต่ขอบบางส่วนเห็นไม่ชัด หรือมีความหนาแน่นของก้อนมาก บอกขนาดไม่ชัดเจนจะมีโอกาสเป็นมะเร็ง 5%
• ก้อนที่มีลักษณะเป็นรูปดาวหรือเป็นก้อนปุ่มหัวกลม จะพบว่ามีโอกาสเกิดเป็นมะเร็งสูงถึง 74% จำเป็นต้องทำการตรวจเพื่อให้ได้การวินิจฉัยที่แน่นอนยิ่งขึ้นในกรณีเช่นนี้ - การตรวจอัลตร้าซาวด์เต้านม เป็นการตรวจเพื่อแสดงให้เห็นว่าก้อนในเต้านมนั้นมีลักษณะเป็นถุงน้ำหรือก้อนแข็งเท่านั้น ไม่สามารถแยกได้ว่าเป็นมะเร็งหรือไม่ การตรวจด้วยการทำอัลตราซาวด์จึงไม่เหมาะที่จะนำมาใช้ เป็นการตรวจเพื่อคัดกรอง แต่อาจสามารถใช้ช่วยนำทางในการตัดชิ้นเนื้อออกตรวจ หรือเจาะดูดชิ้นเนื้อของก้อนโดยเฉพาะในกรณีที่คลำก้อนได้ไม่ชัดเจน
- การตรวจเต้านมโดยแพทย์ เป็นขั้นตอนหนึ่งในการตรวจร่างกายประจำปีหรือเมื่อสงสัยก้อนที่เต้านม แพทย์จะทำการตรวจอย่างละเอียดตามขั้นตอนเพื่อหารอยโรค สารคัดหลั่งผิดปกติและต่อมน้ำเหลืองที่เกี่ยวข้องในบริเวณนั้น
สรุป
มะเร็งเต้านมระยะเริ่มแรกจะไม่มีอาการ (สามารถ ตรวจพบความผิดปกติได้จากการทำเเมมโมแกรม) ต่อมาคลำได้เป็นก้อนแข็ง ระยะแรกเป็นก้อนเล็ก ถ้าทิ้งไว้ก็จะขยายขนาดขึ้นในที่สุด ก็จะแตกออกมาเป็นแผล ในผู้ป่วยบางคนอาจมาหาแพทย์ ด้วยอาการของมะเร็งในระยะแพร่กระจาย เช่น ถ้ากระจายไปที่ปอด ก็จะมีอาการ ไอ หอบเหนื่อย ถ้ากระจายไปที่กระดูก ก็จะมีอาการปวดกระดูก ต้องทำความเข้าใจว่า
1. ก้อนของเต้านม ส่วนใหญ่ไม่ใช่มะเร็ง แต่โอกาสจะเป็นมะเร็งจะมากขึ้น หากอายุมากขึ้น (จากสถิติ ก้อนที่เต้านมทุกช่วงอายุ พบมะเร็ง 15-20 % หากอายุน้อยกว่า 30 ปี พบมะเร็งเพียง 1.5% หากอายุเกินกว่า 50 ปี พบถึง 60 %)
- ก้อนที่เป็นมะเร็งส่วนใหญ่ไม่มีอาการเจ็บ ( พบเพียง 15% ที่มีอาการเจ็บ ) ซึ่งทำให้ผู้ป่วยเข้าใจผิดคิดว่าไม่เจ็บคงไม่ใช่มะเร็ง แล้วก็ปล่อยทิ้งไว้ เมื่อพบว่ามีก้อนที่เต้านมจึงควรได้รับการตรวจและวินิจฉัยจากแพทย์เสมอ
ปัญหาก้อนที่เต้านม สามารถแยกได้เป็น 3 กรณี คือ - กรณีที่สามารถคลำได้ก้อนที่เต้านมได้ชัดเจนจากการตรวจร่างกาย
2. กรณีที่การตรวจร่างกายไม่สามารถจะบอกได้ชัดเจนว่ามีก้อนหรือไม่แต่คลำได้เป็นเนื้อเยื่อหนาๆหรือมีก้อนตะปุ่มตะป่ำเล็กๆ
3. กรณีที่ตรวจพบก้อนจากการตรวจด้วยแมมโมแกรม (mammogram) ในขณะที่การตรวจร่างกายไม่พบก้อน ผิดปกติใดๆ ที่เต้านม ปัญหาการดูแลรักษาก้อนที่เต้านมมีหลักอยู่ที่ จะต้องแยกให้ได้ว่าเป็นเนื้องอกไม่ร้ายแรง(benign) หรือเป็นมะเร็ง (malignant) ข้อมูลเพื่อช่วยในการวินิจฉัย ได้แก่ โอกาสของการเป็นมะเร็ง ประวัติการเจ็บป่วย การตรวจเต้านม และการตรวจร่างกายส่วนอื่นๆ รวมไปถึงการตรวจเพิ่มเติมในบางรายเพื่อจะได้ให้การวินิจฉัยแก่ผู้ป่วยแต่ละ คนได้อย่างถูกต้อง
การวินิจฉัยโรคมะเร็งเต้านม
เมื่อสตรีมาพบแพทย์ด้วยอาการหรือการตรวจคัดกรองผิดปกติ จะได้รับการวินิจฉัยตามขั้นตอนดังนี้
1. การซักประวัติเพิ่มเติม ถามถึงปัจจัยเสี่ยงต่างๆ, ทำการตรวจร่างกาย, อาจส่งตรวจแมมโมแกรมหรือตรวจทางรังสีวิทยา (เอ๊กซเรย์) ที่จำเป็นเพิ่มก่อนพิจารณาว่าน่าสงสัยและจำเป็นต้องตรวจวินิจฉัยต่อไปหรือจะ นัดตรวจติดตามอย่างไร
- การเก็บตัวอย่างเนื้อเยื่อเพื่อพิสูจน์ทางพยาธิวิทยา (Biopsy)
• วิธีเจาะดูดของเหลวจากถุงน้ำ (Cyst) หรือก้อนที่สงสัยด้วยเข็มขนาดเล็ก (Fine-needle aspiration – FNA) โดยแพทย์จะใช้เข็มเล็กๆ ดูดเอาของเหลวหรือเซลล์ออกจากก้อนที่เต้านม วิธีนี้ไม่ค่อยเจ็บ ใน กรณีที่คลำได้ก้อนชัดเจน การเจาะดูดชิ้นเนื้อเพื่อนำมาตรวจจะได้ผลทั้งในแง่วินิจฉัย โดยนำมาตรวจด้วยวิธีเซลล์วิทยา (cytology) และอาจเป็นวิธีรักษา (therapeutic purpose) ในกรณีที่เป็นรอยโรคของถุงน้ำที่ไม่ใช่มะเร็ง ซึ่งในกรณีหลังนี้ไม่จำเป็นต้องตรวจหรือรักษาเพิ่มเติม ถ้าผลการตรวจเซลล์วิทยายืนยันว่าไม่เป็นมะเร็ง
• การตัดชิ้นเนื้อส่งตรวจด้วยเข็มขนาดโต (Core needle biopsy) เนื้อเยื่อในบริเวณที่สงสัยจากการตรวจด้วย mammogram จะถูกตัดออกมา โดยการใช้เข็มขนาดใหญ่กว่า การตรวจด้วยวิธี FNA เนื้อเยื่อที่ได้จะถูกส่งไปที่ห้องปฏิบัติการเพื่อทำการตรวจโดยพยาธิแพทย์ว่าเป็นมะเร็งหรือไม่ วิธีนี้เจ็บมากขึ้นเล็กน้อย แต่ผลการตรวจมีความแม่นยำกว่าการตรวจแบบแรก
• การตัดชิ้นเนื้อส่งตรวจด้วยการผ่าตัด (Surgical biopsy) การผ่ามีอยู่ 2 อย่าง คือ การผ่าบางส่วนของก้อนเนื้องอกไปตรวจ ( incisional biopsy ) หรือการผ่าเอาก้อนทั้งหมดไปตรวจ ( excisional biopsy ) ซึ่งพยาธิแพทย์จะเป็นคนตรวจเนื้อเยื่อจากก้อนที่ตัดได้ โดยการนำไปส่องดูด้วยกล้องจุลทรรศน์ - การตรวจเพิ่มเติมพิเศษ เช่น MRI (Magnetic Resonance Imaging), การส่งเนื้อเยื่อตรวจหาตัวรับฮอร์โมน (Hormone receptor) ซึ่งจะช่วยบอกว่าสตรีรายนั้นควรได้รับยา กลุ่มฮอร์โมนหลังการรักษามาตรฐานหรือไม่, การตรวจหาโปรตีนหรือยีนส์ HER2 ในเนื้อเยื่อเต้านมเพื่อบอกการพยากรณ์โรค
การรักษามะเร็งเต้านม
แผนการรักษามักขึ้นอยู่กับระยะของโรค ขนาดของก้อน รวมถึงข้อพิจารณาอื่นๆ เช่น อายุผู้ป่วย สถานภาพของประจำเดือน สุขภาพทั่วไป เป็นต้น
ในปัจจุบันมีวิธีการรักษาหลากหลายวิธี ไม่ว่าจะเป็นการผ่าตัด, รังสีรักษา, เคมีบำบัด, ฮอร์โมนบำบัดและสารประกอบชีวภาพ (Biological therapy) แพทย์ผู้ดูแลมักแนะนำให้ใช้การรักษาแบบผสมผสานเพื่อผลการรักษาและการพยากรณ์ โรคที่ดีที่สุดโดยคำนึงถึงคุณภาพชีวิตของผู้ป่วยเป็นสำคัญ
หลักการให้การรักษาโรคมะเร็งเต้านมแบ่งเป็น
การรักษาเฉพาะที่ (Local therapy) ได้แก่ การผ่าตัดและรังสีรักษา โดยใช้การตัดเนื้อร้ายออกหรือทำลายเซลล์มะเร็งเฉพาะบริเวณรอยโรคที่ตรวจพบ เช่น ที่เต้านม หรือใช้เมื่อมีการกระจายของโรคไปปรากฏขึ้นเฉพาะที่อวัยวะใดอวัยวะหนึ่ง
การรักษาแบบทั้งร่างกาย (Systemic therapy) ได้แก่ ยาเคมีบำบัด, ฮอร์โมนบำบัดและสารประกอบชีวภาพ เมื่อกินหรือฉีดสารเหล่านี้จะซึมผ่านเข้าในกระแสเลือดไปยังทุกส่วนของ ร่างกาย ช่วยทำลายและยับยั้งการเจริญของเซลล์มะเร็ง การรักษาแบบทั้งร่างกายนี้มักใช้ผสมผสานเสริมกับการรักษาเฉพาะที่เพื่อ ป้องกันการกลับเป็นซ้ำของโรคและในกรณีที่มีการกระจายของโรคออกจากบริเวณเต้า นม
การผ่าตัด
เป็นการรักษาที่ทำกันบ่อยที่สุดสำหรับมะเร็งเต้านม ซึ่งมีได้หลายวิธี
1. Breast-sparing surgery หลังผ่าตัดแล้วผู้ป่วยจะต้องได้รับการฉายแสงร่วมด้วยเพื่อทำลายเซลล์มะเร็งที่อาจจะหลงเหลืออยู่
2. การผ่าตัดที่เอาเต้านมออกทั้งหมด (mastectomy) แล้วอาจมีการผ่าตัดเพื่อสร้างเต้านมใหม่ (breast reconstruction) อาจจะทำในเวลาเดียวกับการผ่าตัดเอาเต้านมออกทั้งหมด หรือหลังจากนั้นก็ได้
ส่วนใหญ่แพทย์ผู้ทำการผ่าตัดมักจะเอาต่อมน้ำเหลืองออกไปด้วย เพื่อจะดูการกระจายไปที่ต่อมน้ำเหลืองของมะเร็ง
การบำบัดด้วยฮอร์โมน
ฮอร์โมน คือ สารที่ควบคุมการทำงานต่างๆ ของร่างกาย รวมทั้งมีผลกระทบต่อเซลล์มะเร็งเต้านมบางชนิดด้วย โดย เฉพาะอย่างยิ่งฮอร์โมนเพศหญิง อันได้แก่ ฮอร์โมนเอสโตรเจน (estrogen) ซึ่งนักวิจัยเชื่อว่าฮอร์โมนนี้กระตุ้นให้เกิดการกระจายของเซลล์มะเร็งเต้า นมได้ ดังนั้นผู้ป่วยโรค มะเร็งบางท่านจึงสามารถรักษาด้วยยาต่างๆ ซึ่งมีทั้งยาที่มีส่วนประกอบของฮอร์โมนหรือยาที่ยับยั้งการทำงานของฮอร์โมน ได้ ฮอร์โมนที่มีใช้ในรูปแบบต่างๆ พบว่าปลอดภัยและไม่พบผลข้างเคียงที่รุนแรง ฮอร์โมนที่รู้จักกันมากที่สุด คือ TAMOXIFEN ซึ่งทำหน้าที่หยุดการทำงานของเอสโตรเจนในร่างกาย TAMOXIFEN ได้รับการพิสูจน์แล้วว่าใช้ได้ผลในผู้ป่วยมะเร็งเต้านมระยะลุกลามทุกกลุ่มอายุ อย่างไร ก็ตาม ในหญิงที่หยุดตอบสนองต่อ TAMOXIFEN แล้วการรักษาด้วยฮอร์โมนเพศหญิงชนิดอื่นได้แก่ ฮอร์โมนกลุ่มโปรเจสเตอโรน (Progesterone) หรือยาที่เรียกว่า อะโรมาเทส-อินฮิบิเตอร์ (Aromatase inhibitor) อาจเป็นวิธีที่ได้รับการแนะนำว่าสามารถใช้ได้ผล การรักษาด้วยฮอร์โมนสามารถที่จะควบคุมโรคได้นานเป็นเวลาหลายปี
การฉายแสงรังสีรักษา
การฉายแสงรังสีรักษาใช้รักษาโรคมะเร็งเต้านมได้ทุกระยะ ดังนี้
1. มะเร็งเต้านมระยะแรก (adjuvant radiotherapy) การฉายแสงรังสีรักษานิยมฉายหลังผ่าตัดเต้านมในรายที่มีความเสี่ยงสูงต่อการก ลับเป็นซ้ำของโรคหลังการผ่าตัด
- มะเร็งเต้านมระยะเป็นมากเฉพาะที่ (neoadjuvant หรือ adjuvant radiotherapy) ในรายที่ก้อนมะเร็งที่เต้านมใหญ่เกินไปอาจต้องให้ยารักษา และฉายแสงก่อนผ่าตัด ให้ก้อนมะเร็งเล็กลงจนผ่าตัดออกได้หมด หรืออาจฉายแสงหลังการให้ยาและผ่าตัดเพื่อป้องกันโรคเป็นซ้ำ
- มะเร็งเต้านมระยะแพร่กระจาย มักฉายแสงรังสีรักษาโรคมะเร็งแพร่กระจายเข้าสมองหรือกระดูก ผู้ป่วยบางรายมะเร็งกระจายไปที่ต่อมน้ำเหลืองที่หน้าอก ก็สามารถฉายแสงรังสีรักษาได้
การรักษาด้วยยาเคมีบำบัด
เคมีบำบัด หมายถึง วิธีการรักษาด้วยยาเคมีบำบัดชนิดต่างๆ ทั้งการใช้ยาเพียง 1 ชนิด หรือตั้งแต่ 2 ชนิดขึ้นไป โดยทั่วไปแล้วการให้ยาจะแบ่งเป็นหลายๆรอบ โดยอาจให้ยาทุก 3 หรือ 4 สัปดาห์ ดังนั้นอาจต้องใช้เวลาในการรักษาทั้งหมดนานหลายเดือน ยาเคมีบำบัดมีทั้งในรูปแบบรับประทาน และให้โดยการฉีดเข้าหลอดเลือด
เคมีบำบัดเพื่อทำลายมะเร็งจะมีพิษรุนแรงกว่าฮอร์โมน แต่ก็มีประโยชน์สำหรับผู้หญิงบางคน เพื่อเป็นการรักษาตามหลังการผ่าตัด เมื่อยังต้องการยาไปทำลายมะเร็งที่ได้ลุกลามไปก่อนหน้านั้นแล้ว เคมีบำบัดมักจะประกอบด้วยยาหลายๆขนานมาให้เป็นชุด แพทย์ผู้ให้จึงต้องมีความชำนาญเป็นพิเศษในการพิจารณา และคิดคำนวณขนาดและชนิดของยา
การรักษาโรคมะเร็งด้วยยา ขึ้นกับระยะของโรคมะเร็งที่เป็นดังมีรายละเอียดต่อไปนี้
1. มะเร็งเต้านมระยะ 0 (carcinoma institute) มะเร็งยังมีขนาดเล็กและเป็นเฉพาะที่ผิวไม่ผ่านชั้น basement membrane ภายหลังการผ่าตัดก้อนมะเร็งออก จะรักษาต่อด้วยฮอร์โมนบำบัดเป็นเวลา 5 ปี หลังผ่าตัด
2. มะเร็งเต้านมระยะแรก พิจารณาให้ยาเคมีบำบัด ยาฮอร์โมนบำบัด เสริมหลังการผ่าตัด ในรายที่ก้อนมะเร็งโตกว่า 1 ซม. ร่วมกันมีปัจจัยการพยากรณ์โรคที่ไม่ดี หรือมะเร็งเข้าต่อมน้ำเหลืองที่รักแร้ ในรายที่เป็นมะเร็งชนิดเฮอร์ทู ให้ยาต้านยีนมะเร็งเฮอร์ทูอีก 1 ปีหลังผ่าตัด
3. มะเร็งเต้านมระยะเป็นมากเฉพาะที่ ให้ยาเคมีบำบัดก่อนผ่าตัด เพื่อให้ก้อนเล็กลงจนผ่าตัดออกได้หมด
4. มะเร็งเต้านมระยะแพร่กระจาย รักษาด้วยยาเคมีบำบัด ฮอร์โมน บำบัดหรือยาต้านยีนมะเร็งเฮอร์ทู ปัจจุบันนี้พบว่าถ้าให้ยายับยั้งการสร้างเส้นเลือดร่วมกับยาเคมีบำบัดจะให้ ผลการรักษาดีกว่าการใช้ยาเคมีบำบัดเพียงอย่างเดียว
การตรวจติดตามโรค
การตรวจติดตามมีความสำคัญไม่แพ้การรักษา แม้ตรวจไม่พบร่องรอยของโรคหลังครบการรักษา โรคมะเร็งเต้านมก็ยังมีโอกาสกลับเป็นซ้ำได้อีก จึงจำเป็นที่แพทย์จะต้องนัดตรวจติดตามสตรีรายนั้นเป็นระยะๆ จนกว่าจะมั่นใจว่าโรคจะไม่กลับเป็นซ้ำอีก ส่วนใหญ่อีกอย่างน้อย 5 ปี หลังการรักษา การตรวจติดตามประกอบด้วยการตรวจร่างกายเน้นบริเวณทรวงอก คอ และต่อมน้ำเหลืองบริเวณใกล้เคียง บางครั้งแพทย์จะแนะนำให้ติดตามเพิ่มเติมด้วยแมมโมแกรมทั้งข้างที่รักษาแล้ว และเพื่อประเมินเต้านมอีกข้างหนึ่งด้วย
ตัวผู้ป่วยเองควรให้การสังเกตและรีบรายงาน แพทย์หากมีอาการหรือสิ่งเปลี่ยนแปลงที่พบหลังการรักษา เช่น อาการเจ็บปวด น้ำหนักลดหรือเบื่ออาหาร เลือดออกหรือประจำเดือนผิดปกติ ตาพร่ามัว ปวดเวียนศีรษะ หายใจลำบาก ไอเสียงแหบ ปวดหลัง อาหารไม่ย่อย เป็นต้น
มะเร็งนั้นสามารถป้องกันไว้ตั้งตั้งแต่เนิ่นๆ ด้วยการรับประทานอาหารเสริมสมุนไพร CA ซึ่งสกัดจากสมุนไพรที่มีฤทธิ์ต้านมะเร็งหลายสิบชนิดที่จะช่วยกระตุ้นการทำงาน ช่วยกระตุ้นการทำงานของภูมิคุ้มกัน (เซลล์เม็ดเลือดขาว) และสามารถขจัดสิ่งแปลกปลอมที่เป็นอันตรายต่อร่างกาย หรือแม้แต่เซลล์มะเร็ง ทั้งยังช่วยดูแลร่างกายองค์รวมให้สมบูรณ์แข็งแรงอยู่เสมอ เพื่อให้คุณมีชีวิตอยู่กับคนที่รักได้อย่างยาวนานและมีความสุข CA อาหารเสริมสมุนไพรเพื่อผู้ป่วยมะเร็ง เพราะเราเชื่อว่า “มะเร็งมีทางออก”